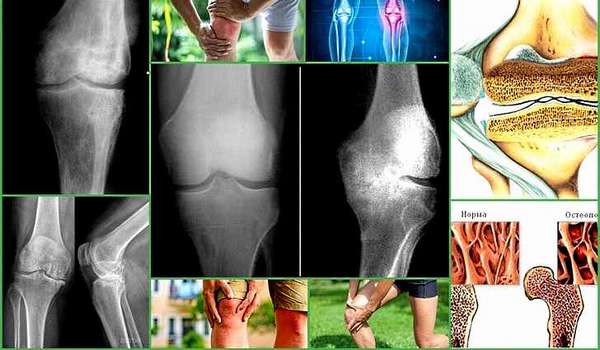
Остеопороз прогрессирующее заболевание, при котором снижается плотность костной ткани, в результате чего кости становятся пористыми и хрупкими. Этот процесс начинается после 30 лет и в большинстве случаев протекает незаметно и часто не диагностируется даже после случившегося осложнения перелома.
По данным Всемирной организации здравоохранения, среди неинфекционных заболеваний остеопороз занимает четвертое место после болезней сердечно-сосудистой системы, онкологической патологии и сахарного диабета.
Причины возникновения и симптомы остеопороза суставов

Именно остеопороз является основной причиной переломов после 50 лет. Иногда люди не замечают потерю в росте до 10-12 сантиметров, что является одним из признаков переломов позвонков, которые порой даже не сопровождаются болевыми ощущениями.
Падения не было, поэтому мысль о переломе не посещает ни лечащего врача, ни пациента. Но в какой-то момент пожилые люди перестают доставать до верхних полок в шкафу, а их платья и брюки становятся длиннее. После 50 лет желательно измерять рост каждый год.
Потеря роста на 2 см за год повод посетить врача и сделать рентгенографию позвоночника (обязательно грудного и поясничного отделов в боковой проекции).
Боль в спине, которая через какое-то время стихает, многие зачастую принимают за проявления остеохондроза. Но смею заверить, болезнь никуда не уходит: просто организм приспосабливается к новому состоянию.
Внезапно вернувшаяся сильная боль может беспокоить настолько, что пациент все же пройдет обследование. Но и после выявления снижения высоты позвонка на рентгеновском или МРТ- снимке не всегда ставится диагноз «остеопороз».
Переломы костей при этом недуге возникают даже при небольшой травме, например, при падении на ровной поверхности. Переломы позвонков могут случиться при подъеме тяжестей, тряске во время езды, длительном нахождении в неудобной позе, кашле, чихании.
А при более серьезной травме кости пожилых людей ломаются намного легче, чем у молодых. Подавляющее большинство случаев остеопороза касается женщин, находящихся в периоде постменопаузы (постменопаузальный остеопороз). У мужчин заболевание встречается несколько реже. Впрочем, в более позднем возрасте кости у мужчин ломаются почти так же часто, как и у женщин,
К остеопорозу могут привести недуги, которые препятствуют поддержанию здоровья костей (целиакия, гиперпаратиреоз, ревматизм и заболевания, требующие приема стероидных гормонов преднизолон, метипред, введения дипроспана. Очень опасны для костей курение и злоупотребление алкоголем.
Диагностика, методы обследования
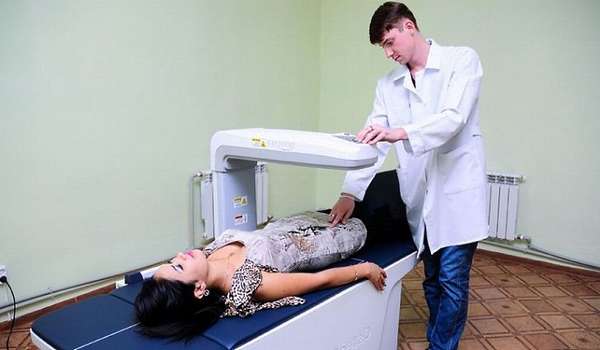
При рентгеновском обследовании изменения в кости видны только при наличии выраженного остеопороза. Золотым стандартом обследования на остеопороз считается рентгеновская денситометрия, которая показана женщинам в возрасте старше 65 лет (но если есть возможность, первое профилактическое обследование лучше пройти после 45 лет), женщинам и мужчинам с переломами при минимальной травме, с заболеваниями или состояниями, приводящими к снижению костной массы, а также принимающим препараты, снижающие костную массу.
Лучевая нагрузка при данном виде диагностики очень незначительна. Стандартная программа включает измерение минеральной плотности костной ткани в поясничных позвонках и проксимальном отделе одной шейки бедренной кости, независимо от того, где ощущается боль.
Все остальные локализации являются дополнительными и назначаются по специальным показаниям. Ограничениями к исследованию являются металлические импланты или цемент в области сканирования, наличие бария в кишечнике и большой вес пациента (нагрузка на аппарат ограничена 120-160 кг в зависимости от модели). Пациентам с большим весом исследуют плотность костей предплечья.
Врач рассчитает риск переломов с учетом минеральной плотности шейки бедренной кости. Если значения в пределах нормы и риск переломов у пациента низкий, ему расскажут о профилактике остеопороза и назначат контрольное исследование через год-два.
Профилактические мероприятия при остеопорозе суставов

Объем профилактических мер подбирается в индивидуальном порядке, с учетом возраста, показателей анализов крови, функции почек и сопутствующих заболеваний.
Кальций жизненно необходим каждой клетке
После 40 лет восстановить костную массу без специальных препаратов сложно, а в более старшем возрасте речь уже идет преимущественно о сохранении того, что «накопили» в детстве и молодости.
Кальций важный компонент костного здоровья. В детстве он необходим для правильного формирования скелета и нормального роста организма. В возрасте 15-20 лет рост костей в длину останавливается. Оптимальное потребление кальция и* достаточная физическая активность обеспечивают формирование пиковой костной массы к 20-30 годам.
Чем выше пиковая костная масса, тем меньше вероятность того, что со временем кости станут более тонкими и хрупкими. Детям в возрасте от 4 до 8 лет необходимо 800 мг кальция в сутки, от 9 до 18 лет 1300 мг, взрослым около 1000 мг, беременным 1000-1500 мг.
Ошибочно полагать, что если показатель кальция в крови в норме, то и принимать дополнительно его не следует. В костях его содержится около 99%. В организме имеется жесткая система поддержания постоянной концентрации кальция для того, чтобы по мере необходимости обеспечивать его поступление в ткани.
Кальций жизненно необходим каждой клетке, включая клетки сердца, нервов и мышц. При недостаточном поступлении кальция с пищей он начинает вымываться из костей.
Сбалансируйте меню, включив в него молоко и кисломолочные продукты (лучше низкой жирности), фрукты, свежие овощи (капуста белокочанная, цветная и брокколи, морковь, репа), бобовые, грецкие орехи, тыквенные и подсолнечные семечки, растительные масла, содержащие белки и жиры, которые необходимы для укрепления костной ткани и усвоения витамина D.
Ухудшают усвоение кальция, способствуют его вымыванию из организма сахар, мед, изделия из пшеничной муки (макароны, белый хлеб), кофе, чай, газированные напитки, мясные продукты заводского изготовления (натуральное мясо на усвоение кальция не влияет), овощи, содержащие щавелевую кислоту (щавель, петрушка, кинза, ревень).
Соль вытесняет из организма кальций, который уходит вместе с мочой. Даже одна лишняя чайная ложка соли в день может вызвать уменьшение костной массы на 1,5 % в год.
Витамин D

Неоспорима роль витамина D в костном обмене. При его недостатке в тканях нарушается дифференцировка (созревание) различных клеток и их апоптоз (программируемая гибель), что увеличивает риск развития злокачественных образований, ишемической болезни сердца, инфаркта миокарда, сердечной недостаточности, инсульта, гипертонической болезни, сахарного диабета и метаболического синдрома.
Низкий уровень витамина D ассоциируется с повышенной восприимчивостью к различным инфекциям и развитием аутоиммунной и аллергической патологий. Люди с низким уровнем витамина D склонны к проявлению депрессии.
Зимой и весной темпы развития остеопороза ускоряются, потому что для процесса строительства костной ткани мало одного кальция (хотя это и очень важный «стройматериал»). Нужен еще витамин D, но он образуется в организме только под воздействием солнечных лучей и совсем небольшое его количество поступает с пищей.
А весеннее солнце средней полосы робкое и показывается ненадолго. И даже если удается побыть на свежем воздухе днем, солнечным лучам открыто только лицо. А за «темные» месяцы зимы резервы витамина D и кальция в организме истощились: ведь усваивался он без солнца плохо, а расходовался с прежней интенсивностью.
Точный ответ на вопрос: кому и сколько витамина D следует принимать, можно дать только после оценки уровня витамина 25(OH)D в плазме крови. Желательно сдать анализ крови на уровень кальция и креатинина (анализ выполняется по полису ОМС).
При нормальных значениях кальция в крови принимайте витамин D в профилактических дозах длительное время (2 капли в день). В аптеках он продается в виде масляного или водного раствора, 1 капля содержит 500-600 ME. Следовательно, 14-15 капель в неделю или около 60 капель в месяц будет вполне достаточно.
Лечение остеопороза суставов
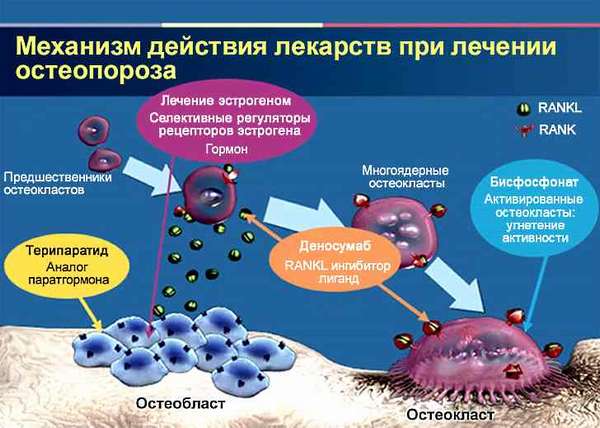
Идеального препарата для лечения остеопороза нет. Терапия всегда комплексная, состоящая из 2-3 препаратов.
Основная группа препаратов для лечения остеопороза бисфосфонаты (фосамакс, теванат, осталон, фороза, остерепар, биносто, резокластин ФС, акласта, бонвива, ризентдронат).
К препаратам, останавливающим разрушение костной ткани, относится и деносумаб (продукт генной инженерии). В отличие от бисфосфонатов он временно блокирует клетки, разрушающие костную ткань (остеобласты), и его действие близко к физиологическим (нормальным) процессам обмена костной ткани. Но и стоит такой препарат дороже.
Стронция ранелат (препарат с двойным механизмом действия) уменьшает разрушение кости и стимулирует ее формирование, оказывая положительное влияние на хрящевую ткань.
Терипаратид единственный препарат, который стимулирует образование новой костной ткани. При проведении терапии терипаратидом в течение 2 лет структура вновь образованной костной ткани может восстановиться до качества «молодой кости». Ограничивает применение тедрипаратида немалая стоимость курса лечения, к тому же пациенты не всегда готовы к длительной инъекционной терапии.
Особое место в лечении остеопороза занимает альфакальцидол активный метаболит витамина D. Воздействуя на обе части процесса костного обмена (резорбцию и синтез), альфакальцидол не только увеличивает минерализацию костной ткани, но и повышает ее упругость, способствует уменьшению частоты развития переломов.
Препарат стимулирует регенерацию мышечных волокон, восстанавливая утраченный мышечный тонус. Учитывая различную чувствительность к альфакальцидолу, необходим регулярный контроль уровня кальция, фосфора и креатинина крови.
Самая распространенная ошибка пациентов они думают, что альфакальцидол содержит кальций. Кальция в нем нет. В отличие от природного витамина D этот препарат не нуждается в активации в почках, что позволяет назначать его даже лицам с почечной недостаточностью. Но при лечении этим препаратом необходимо с повышенным вниманием следить за показателями функции почек.
Вышеназванные препараты принимать самостоятельно, не посоветовавшись с лечащим врачом, нельзя. Кроме серьезных побочных эффектов при неправильной схеме лечения можно получить обратный эффект: размягчение кости (остеомаляцию) вместо ее укрепления.
Основное противопоказание для назначения препаратов из группы бисфосфонатов гипокальциемия. Бисфосфонаты (особенно инъекционные формы) нельзя принимать до сдачи анализа крови на кальций. Для таблетированных препаратов тоже есть противопоказания: сужение пищевода, беременность, лактация, тяжелые нарушения функции почек, детский возраст.
Минимальный курс лечения составляет 1 год, далее терапия либо продлевается, либо корректируется.
Общие рекомендации больным остеопорозом

Будьте физически активными. При отсутствии нагрузки кость не будет наращивать массу. Самая большая ошибка при остеопоретических переломах позвонков постельный режим. Он необходим в течение 2-3 дней, пока сохраняется острая боль. Потом ходите потихоньку в полужестком корсете (он обязательно одевается и снимается лежа) или шагайте на месте с опорой на подоконник или спинку кресла, кровати.
Физические упражнения не должны быть длительными по времени, а их количество следует ограничивать, но повторять по нескольку раз в день. Нельзя выполнять прыжки, наклоны вперед, делать резкие движения, которые могут привести к переломам.
При свободном выполнении упражнений можно уменьшить кратность занятий до 3-4 раз в неделю по 30-40 минут. Регулярные занятия при правильно подобранном лечении позволяют добиться увеличения костной массы на 3-5% уже в первый год терапии.
Массажные процедуры усилят эффект гимнастических занятий, улучшат кровообращение и «прокачку» мышц спины. Однако необходимо соблюдать осторожность и делать процедуры очень мягко, чтобы избежать травмирования костей.
Лечебная гимнастика
- Локти согнуты, руки на уровне плеч, разводите руки и плечи назад, сводя лопатки. Стоя, руки перед собой в замке. Поднять руки перед собой вверх, прогнуться, отставляя ногу назад на носок. Руки опустить через стороны вниз.
- «Велосипед» одной или двумя ногами.
- Горизонтальные «ножницы» (скрещивание выпрямленных ног).
- Лежа на спине, ноги согните в коленях, приподнять таз, удержать положение 5-7 сек., принять исходное положение.
- Лежа на боку, отведите прямую правую ногу под углом 30-45 градусов, удерживая 5-7 сек. Повторить на другом боку.
- Лягте на левый бок, правую ногу отведите назад, переместите ее вперёд, описывая полукруг, затем переместите назад (также через описания полукруга). Повторите, лежа на другом боку.
- Попеременно поднимайте то левую, то правую прямую ногу, удерживая 5-7 сек.
- Лёжа на животе (руки вдоль туловища), отрывайте плечевой пояс от пола, удерживая 5-7 сек.
- Стоя на четвереньках, поднимайте попеременно противоположные ногу и руку, удерживать 5-7 сек. Повторяйте, поменяв положение руки и ноги.
- Руки в опоре сзади. Приподнимайте таз как можно выше, удерживая 5-7 секунд.
Позаботьтесь о своем здоровье, пересмотрите свою физическую активность, диету, начните принимать витамин D в профилактической дозе, посетите врача и сдайте анализы. Начните с профилактики, и тогда, возможно, не придется лечиться. Остеопороз, безусловно, серьезное заболевание, но терпеливым пациентам оно не страшно. Будьте здоровы!
Автор: Юлия ПОЛЯКОВА, врач-ревматолог, кандидат медицинских наук