Эктопический ритм, вырабатываемый в желудочках сердца, называют идиовентрикулярным. Особенность заключается в том, что желудочки сокращаются медленно (примерно 40 уд./мин.). Как правило, возникает идиовентрикулярный ритм из-за нарушенного автоматизма сердца или расстройств вегетативной нервной системы.
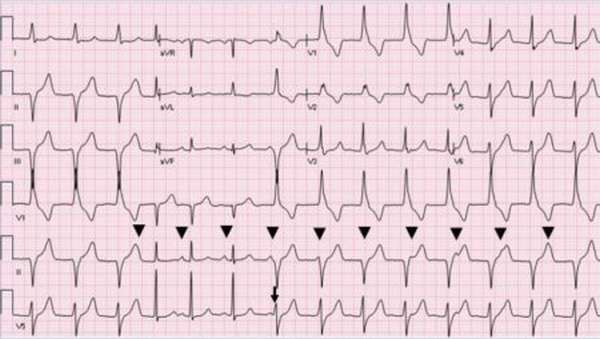
Что такое идиовентрикулярный ритм?
У здорового человека есть всего лишь один путь передачи нервных импульсов на последовательное сокращение. Начало пути находится в ушке правого предсердия – там, где располагается синусовый узел, и продолжается к АВ-узлу. Проходя через пучок Гиса и волокна Пуркинье, нервный импульс доходит до волокон желудочков.
По некоторым причинам синусовой узел теряет способность к генерации возбуждений на сокращение. В таких случаях возбудительный процесс в сердце изменяется. Чтобы поддержать деятельность сердца, развиваются компенсаторные эктопические ритмы. В переводе слово эктопия означает, что что-то возникло не в том месте, где должно было.
Важно! Источник эктопических ритмов может располагаться в предсердиях, в АВ-соединении или в желудочках.
Причины возникновения
Эктопические ритмы образуются из-за недееспособности синусового узла, который угнетается под воздействием различных заболеваний:
- Воспаления миокарда, которые могут захватить и синусовой узел. Это приводит к тому, что водитель ритма 1 порядка становится неспособным к регуляции сердечной деятельности в желудочках. В это же время предсердия учащенно сокращаются, импульсы достигают АВ-узла с необычной частотой.
- Ишемия. Нарушение функций синусового узла может быть связано и ишемией миокарда, приводящей к кислородному голоданию мышечных волокон сердца.
- Кардиосклероз. Передача импульсов на сокращение может быть блокирована заменой мышечных волокон рубцовыми образованиями вследствие перенесенного миокардита или инфаркта миокарда.
Помимо патологических изменений в сердце и коронарных сосудах, идиовентикулярный ритм может развиться из-за нарушения гормонального баланса, функций надпочечников и щитовидной железы.
Диагностика
Самый эффективный методом диагностирования ритма сердца – электрокардиограмма. Если на ЭКГ проявляется идиовентрикулярный ритм, то врач назначает дополнительные обследования, включая ЭхоКГ и суточный мониторинг по методу Холтера.
По показаниям ЭКГ эктопическую аритмию различают по следующим признакам:
- При предсердной аритмии имеются отрицательные, имеющие большую амплитуду зубцы P. При правопредсердной – в дополнительных V1-V4, при левопредсердной – в V5-V6 отведении. Они могут идти перед комплексом или накладываться на комплекс QRST.
- Если эктопия находится в АВ-узле, то зубец P отрицательный, идет вслед за комплексом QRST или накладывается на него.
- При идиовентрикулярном ритме ЧСС низкая, при этом комплекс QRST является расширенным и деформированным, а зубец P не фиксируется.
- Предсердная экстрасистолия характеризуется неизмененным комплексом QRST, проявляющимся преждевременно.
- При пароксизмальной тахикардии ритм регулярный, при этом ЧСС достигает до 100-150 ударов в минуту. Определение зубцов P затруднено.
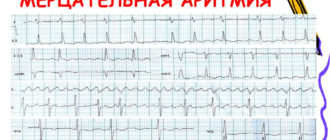
- Мерцательная аритмия имеет нерегулярный характер. На ЭКГ это проявляется по отсутствию P зубца и характерным мерцающим f-волнам (волнам трепетания F).
Прочитать и расшифровать показания ЭКГ сможет только квалифицированный специалист.
Лечение и прогноз
Важно! При эктопической аритмии пациент иногда не ощущает дискомфорта, при этом может и не иметься патологических изменений нервной системы. В таких случаях лечение не проводится.
В случаях, когда у пациента имеется умеренная экстрасистолия, ему назначают седативные средства и адаптогены для общего укрепления сердечной мышцы.
При наличии брадикардии и предсердного ритма, врачи назначают атропин, элеутерококк или настойку женьшеня. Если низкая ЧСС осложнена приступами МЭС, то проводят вживление кардиостимулятора. Искусственный возбудитель сокращений сердечной мышцы позволяет восстановить деятельность миокарда и погасить эктопические очаги возбуждения.
При наличии учащенного эктопического ритма, к примеру, пароксизмальной тахикардии или трепетания предсердий, пациенту требуется оказать неотложную помощь. Для этого внутривенно подают 4% раствор хлорида калия или 10% раствор новокаинамида. Последующая терапия состоит в принятии бета-блокаторов или антиаритмических средств.
И та, и другая группа медикаментов, направленная на восстановление сердечной деятельности, должна приниматься одновременно с лечением основного заболевания.
Прогноз
Окончательный прогноз дает лечащий врач, оценивая причину возникновения эктопических очагов и характер патологий. Например, если на ЭКГ был выявлен предсердный источник сокращений, а иных патологий не обнаружено, то общий прогноз благоприятный. Если пароксизмальная тахикардия развилась на фоне острого инфаркта миокарда, то прогноз достаточно неблагоприятный.
В любом случае ситуацию можно улучшить, если своевременно обращаться за помощью к врачам. При соблюдении всех рекомендаций и назначений прогноз может быть улучшен. В некоторых случаях для поддержания качества жизни на нормальном уровне придется пожизненно употреблять препараты.