В ряде случаев подтверждение диагноза «инфаркт миокарда» способно вызвать затруднения, поскольку это заболевание сложно отличить от других патологий со схожим набором симптомов и признаков. Именно в таких ситуациях уместна дифференциальная диагностика. В основном инфаркт миокарда специалисты сравнивают со стенокардией, а также промежуточными формами ишемии и некоторыми другими патологическими состояниями. Инфаркт типичен наличием некротического поражения мышцы сердца ишемического или коронарогенного типа либо без коронарных повреждений. Современная медицина определяет ИМ как патологию миокарда, вызванную окклюзией артерий коронарного типа.
Что представляет собой инфаркт?
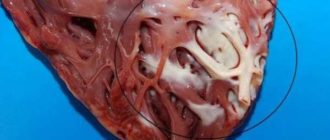
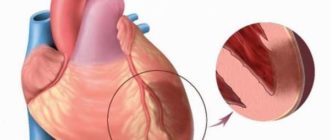
Инфаркт входит в число самых распространенных патологий. Это заболевание с каждым годом диагностируется у людей все более молодого возраста и в большинстве случаев провоцируется окклюзией артерий коронарного типа, вызванной ишемией. Зачастую причиной этой патологии становится образование тромба в процессе атеросклеротического поражения сосудов, спазматическое состояние венечной артерии, ее закупорка эмболом либо излияние крови в область атеросклеротической бляшки. Инфаркт миокарда зачастую развивается у пациентов, страдающих атеросклеротическим поражением артерий по коронарному типу.
Важно! Инфаркт миокарда входит в число самых тяжелых патологий и может принимать несколько форм, многие из которых плохо поддаются лечению. Болезнь сопровождается рядом серьезных осложнений.
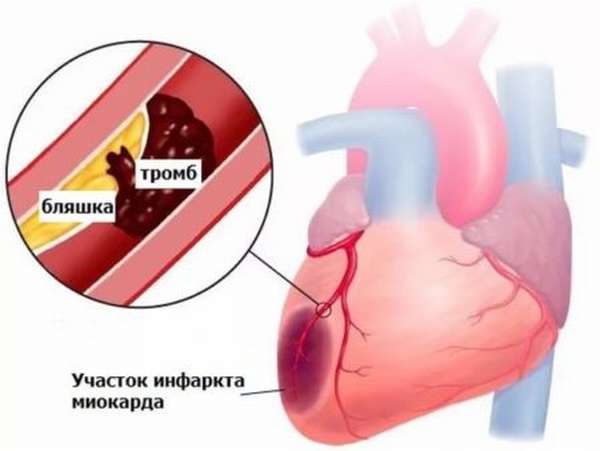
Причинами некрозов первого или второго типа при инфаркте в основном становятся серьезные стрессы, при которых миокард нуждается в гораздо большем количестве кислорода, нарушения эндокринной системы, а также проблемы в балансе электролитов. К сожалению, ИМ часто приводит к летальному исходу по причине несвоевременно принятых мер. Это заболевание справедливо причисляется к разряду наиболее тяжелых, а механизм его возникновения пока что не выявлен до конца. Пациенты со стенокардией в анамнезе больше подвержены риску возникновения острого ИМ. Цикл развития инфаркта делится на два периода, для первого типичны:
- боли за грудиной пульсирующего типа, нарастающие постепенно,
- появление болезненных ощущений в спине, зоне живота, в голове, руках и других частях тела,
- ощущение частого беспокойства или тревоги, внезапный страх смерти,
- недостаточность сердечно-сосудистой системы, для которой характерно выделение липкого пота и похолодание конечностей,
- невозможность снять боли в течение длительного времени,
- проблемы с сердечным ритмом, снижение давления.
Второй цикл инфаркта миокарда обычно длится в течение двух недель и протекает в более заметной, острой форме: для него характерно развитие лихорадки и воспалительного процесса. Обычно в месте ишемического поражения развивается некроз, затем у пациента появляются симптомы воспаления по асептическому типу, также в этот период отмечается прекращение болезненных симптомов. Во втором цикле продукты гидролиза отмерших масс начинают постепенно прекращаться. Инфаркт миокарда часто протекает в одной из атипичных форм, которые делятся на:
- астматическую, сопровождаемую приступами сердечной астмы,
- аритмическую, в процессе которой нарушается ритм сердца,
- коллаптоидную,
- церебральную, для которой характерны неврологические симптомы очагового типа,
- абдоминальную, когда у больного появляются болезненные ощущения в эпигастральной зоне и явления диспепсии,
- безболевую, когда инфаркт протекает практически незаметно,
- мозговую, в процессе которой фиксируются проблемы с мозговым кровообращением,
- тромбоэмболическую.
Инфаркт и стенокардия
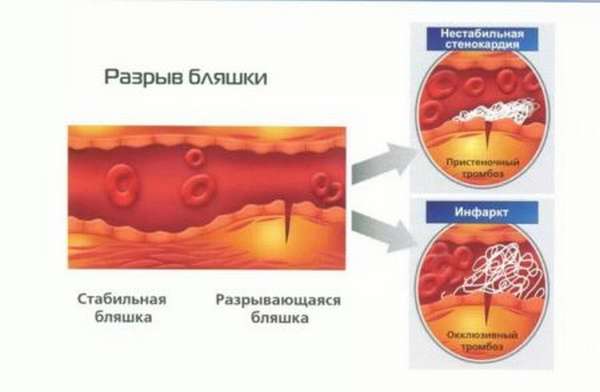
На первых стадиях развития болезни врачи могут столкнуться с трудностями в распознавании симптомов инфаркта, многие из которых схожи с другими распространенными заболеваниями. В первую очередь специалистам необходимо дифференцировать ИМ и симптомы типичной стенокардии. Раньше было принято, что главные различия между двумя этими патологиями заключаются в гораздо более остром и длительном приступе боли при ИМ, который нельзя устранить даже после приема нитроглицерина. Отличить инфаркт от стенокардии возможно в тех случаях, когда болезненные ощущения за грудиной и в зоне сердца являются зажимающими и длятся не больше тридцати минут.
При этом необходимо помнить о возможности возникновения ИМ, сопровождающегося коротким и не слишком сильно выраженным приступом стенокардического характера. У 10% пациентов болезненные ощущения нельзя устранить при помощи нитроглицерина даже во время приступа стандартной стенокардии. Иногда приступ стенокардии способен продолжаться не более десяти-тридцати минут, в это время инфаркт может не возникнуть, но изредка длительность приступов продолжается до двух или трех часов. Распознать инфаркт можно при наличии симптомов, которые нетипичны для стенокардической патологии.
Важно! ИМ способен возникать при невыраженном и коротком стенокардическом приступе, а также самостоятельно. В этих случаях врачи обращают внимание на признаки инфаркта, нетипичные для стенокардии, включая понижение сократительной способности, присущей миокарду, недостаточность сердца и прочие симптомы.
В перечень таких симптомов входит ухудшение работы миокарда, резко выраженная сердечная недостаточность, проявления кардиогенного шока, сложное аритмическое поражение, тромбоэмболия, галопный ритм, высокая температура, лейкоцитозные патологии, а также заметные признаки, распознаваемые в процессе ЭКГ. Каждый стенокардический приступ способен спровоцировать инфаркт, это происходит как раз в тех случаях, когда в процессе течения болезни фиксируются нетипичные симптомы. Больным, страдающим стенокардией, нужно вовремя делать ЭКГ, с помощью которого выделяют признаки, типичные для инфаркта.
Необходимо помнить о том, что каждый стенокардический приступ способен свидетельствовать о начале ИМ, поэтому если болезненные ощущения длятся дольше 15-20 минут, становятся слишком интенсивными, а применение нитроглицерина не дает положительных результатов, врачу нужно обратить пристальное внимание на другие признаки. Болевые приступы могут сопровождаться особыми признаками: к примеру, во время стенокардии больные стараются не двигаться и просто застывают, а при инфаркте, наоборот, становятся более беспокойными и возбужденными. Перечень важных признаков, на которые нужно обратить внимание, включает:
- увеличение длительности болезненных ощущений – боли сохраняются от пары часов до нескольких суток,
- увеличение площади локализации, которая затрагивает большую часть грудины, зону сердца, всю область грудной клетки либо эпигастральную зону,
- расширение иррадиации в зоны обеих рук, область живота, лопаток,
- сильные давящие или сжимающие боли, которые невозможно терпеть.
Проблемы с постановкой диагноза
Дифференциальный диагноз инфаркта миокарда обычно ставят при наличии стенокардии, заболеваний органов брюшины острого характера, аневризмы аорты, также ИМ часто развивается на фоне ТЭЛА и пневмоторакса. Когда врач фиксирует отклонения в стандартном течении некоторых заболеваний, всегда есть вероятность того, что у пациента начинается инфаркт миокарда. Когда речь идет о нестандартной клинической картине, обычно проводится диагностика по дифференциальному типу. Окончательный вердикт выносят, основываясь на итогах ЭКГ. Как правило, проявления ИМ сравнивают с тромбоэмболией легких, аневризмой аорты либо плевритом.
Также многие признаки пневмоторакса, язвы желудка, холециститной патологии либо панкреатита в острой стадии могут быть схожи с признаками ИМ. Перикардит внезапного либо хронического типа проявляется в форме болей в верхней части грудины, зачастую его можно спутать с начинающимся инфарктом. В то же время болезненные ощущения при перикардите являются длительными и пульсирующими в отличие от волнообразных и постепенно нарастающих ощущений при ИМ. Отличить перикардит от инфаркта можно при выявлении воспалительного процесса в сочетании с лейкоцитозом и высокой температурой.
Важно! В процессе осмотра врач в первую очередь должен подтвердить наличие именно ИМ и определить его тип, степень развития, а также узнать, является ли он первым или повторяется. От правильной постановки диагноза зависит своевременность назначения нужной терапии.
Во время эмболии легочной артерии боли также проявляются в области грудины, но являются более острыми, сочетаются с недостаточностью дыхания, симптомами удушья. Обычно эта патология развивается на фоне тромбофлебического поражения либо мерцательной аритмии. Боли при эмболии отдают в правую сторону, по этой причине ее можно перепутать с ИМ, но для нее также характерны сердечная недостаточность, увеличение печени в размерах, цианоз и сильная одышка. Нередко эмболия является предвестником инфаркта легкого, поэтому при диагностике врачи не исключают вариант развития ИМ.
Для некоторых патологических состояний типично наличие особых признаков, на основании которых специалисты могут поставить точный и окончательный диагноз. Важно как можно быстрее исключить наличие инфаркта миокарда, или, наоборот, подтвердить его, чтобы вовремя принять необходимые меры. При ИМ больному требуется квалифицированная и своевременная помощь, поэтому о его характерных признаках должен знать каждый человек, страдающий стенокардией, ишемией либо другими аналогичными заболеваниями. Существует перечень патологий, которые схожи с ИМ, но имеют свои отличительные особенности:
- Коронарная недостаточность в острой форме представляет собой затяжную стенокардию с признаками явной дистрофии миокарда. При данной патологии боли могут продолжаться от 20 минут до часа и не исчезают после приема нитроглицерина.
- Колики в области печени схожи по симптомам с ИМ в абдоминальной форме, проявляются сразу после приема пищи, особенно у женщин. Боли при печеночной колике распространяются в верхнюю и правую область, они не являются волнообразными или нарастающими. Отмечаются рвота, местные боли, повышается активность АДГ-5. Исключить инфаркт обычно можно после ЭКГ.
- Аневризма аорты по расслаивающемуся типу нередко возникает у больных с гипертензией, проявляется в виде острых кинжальных болей, которые иррадируют в зону поясницы и ног. У больных ухудшается зрение, может наступить слепота, в области лучевой артерии практически не прощупывается пульс.
- Прободение язвы, при котором на рентгенограмме фиксируется избыточное количество воздуха.
- Панкреатит в острой форме проявляется в виде болей опоясывающего типа, которые возникают после приема алкогольных напитков, а также жирных или сладких продуктов. В процессе повышается активность ЛДГ-5, болезнь сопровождается рвотой, подтвердить диагноз можно в процессе определения активности ферментов либо во время ЭКГ.
- Грыжа диафрагмального типа проявляет себя в виде болей, интенсивность которых зависит от позы тела, в форме эзофагита пептического типа, тошноты и рвоты.
- Плеврит острого типа – для этого заболевания характерны боли, связанные с дыханием, а также шумы в зоне плевры.
- Болезненные ощущения в зоне корешков проявляются в локальных участках и зависят от положения тела.
- Пневмония крупозного характера проявляет себя в форме болей в загрудинной зоне, также сопровождается лихорадкой.

Постановка диагноза
В процессе диагностирования инфаркта по дифференциальному типу врачи соблюдают ряд правил, позволяющих четко определить состояние пациента и подтвердить ИМ либо исключить его. Таблица заболеваний со схожими признаками дает возможность узнать, какие симптомы сопровождают ту или иную патологию, напоминающую инфаркт миокарда. Прежде всего специалист уточняет дату появления симптомов и их продолжительность, локализацию болезненных ощущений, затем определяет тип инфаркта, если этот диагноз подтвержден после ЭКГ.
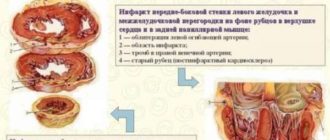
В задачу врача входит оценка болевого синдрома, сбор данных о сопутствующих патологиях при их наличии, просмотр анализов, сделанных ранее. Во время обследования при необходимости назначают дополнительные процедуры: это может быть эхокардиография, рентгенограмма или ангиография. Подтвердить наличие некротического поражения сердечной мышцы можно при помощи процедуры ЭКГ, проведенной во время болевого приступа. В этом случае на графике будет виден зубец Q, характерный для инфаркта с крупным очагом, а также зубец QS. Инфаркт с мелким очагом сопровождается средними или тяжелыми ишемическими поражениями.
Своевременная постановка диагноза помогает предотвратить нежелательные последствия инфаркта, поскольку в этом случае врач сможет в кратчайшие сроки назначить правильное лечение. В первую очередь важно подтвердить именно наличие инфаркта миокарда и исключить другие заболевания со схожими признаками и симптомами.