Хроническая сердечная недостаточность, симптомы и лечение которой имеет определенные особенности, возникает на фоне патологий кровеносных сосудов. Особенно это касается заболеваний, протекающих хронически. В таком состоянии сердце не способно снабжать все отделы организма кровью в достаточном количестве. ХСН является только синдромом, а не патологией. Тем не менее, недостаточность на разной стадии несет серьезную опасность для здоровья и жизни человека. Поэтому при возникновении первых симптомов нужно обратиться к врачу.
Классификация болезни
Классификация синдрома проводится по нескольким параметрам. Если учитывать особенности протекания патологического процесса, то стоит выделить следующие группы недуга:
- Первая стадия. Симптоматика наблюдается после физической активности. В спокойном состоянии проявления отсутствуют. Это касается застоев в системе кровообращения.
- Вторая стадия. При ней диагностируют застой в одном или одновременно двух кругах кровообращения. Учитывая это, синдром делится на два типа. В первом случае гемодинамика слабо выражена и при этом возникает застой только в одном круге, а во втором – сразу в двух.
- Третья стадия. Это конечный этап развития недуга. Наблюдается стойкое нарушение функционирование и структуры органов, а также тканей.
Помимо этого декомпенсированный синдром делится на два типа. В первом случае систолическая функция левого желудочка сохраняется, а во втором – наблюдается полная его дисфункция. В зависимости от функциональных особенностей системы, патология делится на несколько классов:
- первый класс – система работает, как обычно, без видимых симптомов недуга,
- второй – физическая активность ограничивается, так как возможно возникновение симптомов ХСН при выполнении обычной работы,
- третий – даже незначительные нагрузки приводят к проявлению недуга,
- четвертый – очень опасное состояние, которое характеризуется возникновением симптоматики даже в спокойном состоянии.
Такая классификация учитывается при диагностике недуга. В дальнейшем это позволяет врачу подобрать эффективное лечение, которое направленно на устранение симптоматики и улучшения общего состояния пациента.
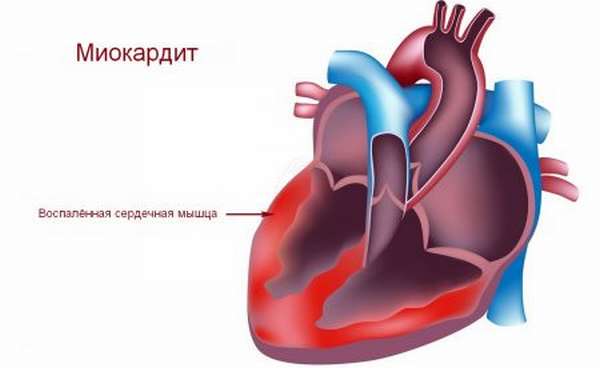
Причины
Как уже было отмечено, ХСН является следствие развития многих хронических заболеваний сердечно-сосудистой системы. Зачастую это касается ишемии сердца и гипертонии. Помимо этого патофизиология установила, что развитие синдрома происходит на фоне таких патологий:
- миокардит,
- эндокардит,
- кардиомиопатия,
- пороки сердца.
Более редко синдром развивается в результате развития таких заболеваний:
- перикардит,
- аритмия,
- миокардит разной природы возникновения,
- ревматологическое заболевание,
- патология эндокринной системы,
- анемия,
- избыточный вес и ожирение,
- высокое давление крови в сосудистой системе легких,
- развитие новообразования в сердце,
- беременность.
Помимо этого в редких случаях ХСН возникает в результате употребления некоторых медикаментозных средств или после прохождения лучевой терапии. В любом случае такие факторы приводят к ослаблению сердца. В следствии оно не способно обеспечивать ткани и органы кровью в достаточном количестве. На фоне этого возникают симптомы разного характера и степени выраженности. На запущенных стадиях они проявляются даже в состоянии покоя.

Механизм развития
Чаще всего ХСН возникает после инфаркта миокарды, тяжелой аритмии и острого миокардита. При этом минутный выброс, а также поступление крови в систему резко снижается. Патогенез схож с сосудистой недостаточностью. Именно поэтому синдром часто обозначают острым сердечным коллапсом.
На протяжении длительного времени изменения в системе компенсируются интенсивной работой основной мышцы. Это достигается за счет таких приспособительных механизмов:
- сила сокращения сердечной мышцы увеличивается,
- учащение ритма,
- расширение капилляров,
- увеличение перфузии тканей.
В результате развития синдрома ситуация резко ухудшается. Все начинается со снижения количества выбрасываемой крови. При этом в желудочки скапливается ее чрезмерный объем. Вследствие этого постоянное напряжение и попытки наладить кровоток приводят к компенсаторной гипертрофии.
В определенное время происходит период декомпенсации ХСН, которая вызвана ослаблением миокарда. В нем протекают дистрофические процессы и склерозирования. Как результат, в стадию декомпенсации он сам начинает испытывать снижение энергообеспечения и снижение кровоснабжения.
На следующем этапе в процесс вовлекается симпатико-адреналовая система. На фоне всего этого у больного наблюдаются такие нарушения в работе организма:
- нарушение газового обмена,
- возникновение отеков (асцит, гидроторакс и гидропеприкард),
- застойные изменения в органах.
Важно! Такие изменения в функционировании организма в дальнейшем приводят к развитию более серьезных заболеваний, которые значительно ухудшают состояние пациента. Поэтому необходимо незамедлительно обратиться к специалистам.

Признаки
ХСН развивается по разным типам. Это и объясняет, почему при недуге возникает различная симптоматика. Но, существует несколько основных признаков недостаточности, которые проявляются практически в каждом случае:
- Отдышка во время нагрузок. Основной причиной является венозное застаивание крови в легких, а также снижение сердечного выброса. В результате прогрессирования недуга отдышка может проявляться и при покое.
- Ортопноз, ночные приступы астмы и ночной кашель. Ортопноз представляет собой затруднение дыхания в лежачем положении. Если сесть, то приступ снизится.
- Сердечная астма во время ночного отдыха. Во время сна у больных наблюдается одышка. Причиной всему является жидкость, которая попадает из отекших конечностей в кровь. Зачастую происходит при приобретении горизонтального положения.
- Ночной кашель. Довольно частый признак застой крови в системе дыхания. В некоторых случаях возможно кровохаркивание, обусловленное разрывом вен в бронхах.
- Дискомфорт в правом подреберье. Это объясняется тем, что печень переполняется кровью. Это приводит к растяжению капсулы и возникновению чувства дискомфорта.
Также возможно нарушение диуреза на фоне уменьшения притока крови к головному мозгу и почкам.

Симптомы
Больные, страдающие от недостаточности, жалуются на:
- учащенное дыхание,
- удушье в ночное время,
- нехватку дыхания, пребывая в горизонтальном положении,
- сухой кашель,
- общую слабость,
- быструю утомляемость,
- частые позывы к мочеиспусканию в ночное время,
- снижение мочеиспускания, которое наблюдается на последних стадиях синдрома,
- отеки, которые возникают симметрично на двух нижних конечностях,
- увеличение живота, вызванного асцитом брюшной полости,
- резкая потеря веса.
При возникновении таких симптомов необходимо незамедлительно обратиться к доктору. В ином случае на фоне ХСН возможно развитие других более сложных и опасных для жизни человека патологий.

Диагностика
Чтобы поставить верный диагноз, врач не только выслушивает жалобы пациента, но и проводит комплексное обследование. Объективное обследование дает возможность определить наличие других симптомов, характерных для ХСН, которые ранее не были установлены. Помимо этого используют такие методы диагностики:
- электрокардиограмма (электрокардиография),
- УЗИ сердца,
- рентген органов грудины.
Не менее важным при диагностике является лабораторное исследование. Помимо общего и биохимического анализа крови, проводится определение МНО, кардиоспецифических ферментов, гормонов щитовидки и другое. Только на основе полученных результатов можно поставить точный диагноз.
Осложнения
Если не приступить к адекватному лечению, то острая и хроническая недостаточность приводит к возникновению таких осложнений:
- фибрилляция предсердий,
- цирроз печени,
- печеночная недостаточность,
- пневмония,
- тромбоэмболия,
- нарушение кровотока в мозге,
- общее истощение.
Такие заболевания ухудшают состояние пациента, что в дальнейшем может привести к летальному исходу. Поэтому важно вовремя приступить к терапии недуга.
Лечение
Цель терапии – предупредить прогрессирование патологии, улучшить качество жизни и продлить ее. Первоначально проводится устранение первопричины, а именно заболевания, которое привело к развитию синдрома. Для достижения этой цели используют различные методики:
- медикаментозная терапия,
- физиотерапия,
- оперативное вмешательство.
Операция проводится только в тех случаях, когда щадящие методы не дали желаемого результата. Конечно, в запущенных случаях даже радикальная терапия может быть бессильной. В результате больной вынужден на протяжении всей жизни употреблять определенные лекарства, и находиться под постоянным наблюдением у кардиолога.
Чтобы повысить эффективность лечения, пациент должен следовать таким рекомендациям:
- полностью отказаться от курения,
- контролировать вес,
- исключить из рациона вредные продукты и специи,
- избегать стрессовых ситуаций и эмоциональных переживаний,
- организовать полноценный отдых,
- прекратить прием определенных лекарственных препаратов,
- ограничить физические упражнения, которые приводят к возникновению одышки.
Важно! Такие меры являются только дополнением к комплексному лечению ХНС. Поэтому эффективное лечение может назначить только врач.

Медикаментозная терапия
Фармакотерапевтические средства позволяют устранить неприятную симптоматику и обеспечить нормальный уровень жизни больного. Также они направлены на предотвращение развития осложнений. Для этих целей врачи назначают прием таких препаратов:
- гликозиды – увеличивают сокращение миокарда и улучшают его функционирование,
- ингибиторы и вазодилататоры – снижают тонус сосудов, а также расширяют их, что уменьшает их сопротивление при выбросе крови,
- нитраты – улучшают приток крови к желудочкам и выброс,
- диуретики – предотвращают скопление лишней жидкости,
- антикоагулянты,
- В-адреноблокаторы – всесторонне улучшают работу сердца,
- другие препараты, которые улучшают метаболизм миокарда.
При возникновении острого приступа пациенту оказывают неотложную помощь, которая подразумевает прием диуретиков, нитроглицерина и препаратов, которые повышают сердечный выброс.
Профилактические меры и прогноз
Если своевременно не приступить к терапии, то прогноз неблагоприятен. В половине случае продолжительность жизни составляет всего 5 лет. При этом выживаемость напрямую зависит от тяжести течения заболевания, наличия сопутствующих патологий и многое другое. Самый худший прогноз просматривается у пациентов с ХСН 3 степени, самый лучший – 1 степени.
Что касается профилактики, то основной задачей является предупреждение развития недугов, которые приводят к ХСН. Также люди, которые попадают в группу риска, должны в точности следовать всем предписаниям врача и периодически проходит комплексное обследование.